- TOP
- いろいろな治療
整形外科枕
枕が高すぎることにより、下顎が沈んでしまい、空気の通り道である気道がくの字に曲がり、ふさがりやすくなります。寝ている間に変形してしまうような(例:羽毛や羊毛やポリエステル製)軟らかい枕は推奨されていません。硬めのかたちが崩れにくいタイプを推奨しています。睡眠姿勢研究会の代表で、日本整形外科学会認定整形外科専門医の山田 朱織 先生が関わられる整形外科枕は、車のシートに使われている型崩れのしない高級なウレタンを使用しており、首のフィット感も抜群で、大場院長自らが頭痛軽減のために毎日使っており、日本中、海外でもどこでも、山田朱織先生の枕を持って行っています。
耳鼻咽喉科医は、毎日ヘッドランプをして患者さんの鼻やのどをみるので、首がこり、頭痛もするのです。人は体格など(身長、体重、肩幅等、実は顔の大きさも影響する)によって、最適な枕の条件が異なるとのことです。枕の高さは特に重要で、5mm範囲内のジャストサイズが必要とのことです。「整形外科枕」の構造は、横向きで高さを合わせます。横向きに寝て、首と床が平行な状態(つまり気道も床と平行でまっすぐ)で、高さを調整すると、仰向けでも気道がまっすぐなので、呼吸しやすい状態をつくると考えます。
睡眠時無呼吸に効果があるといわれる、整形外科専門医の山田朱織先生がつくられている枕のYouTubeによる画像が公開されました。よくわかるので是非みてください。
枕の高さを上向き・横向きで自分の体にぴったり合わせ、その高さが一晩中維持できるしっかり硬めの素材を使用すること、表面は凹凸がない平らであることが重要だそうです。
うつぶせ寝(腹臥位での睡眠)
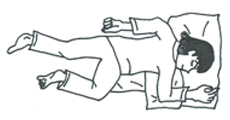
2014年12月に聖路加国際病院関連の聖ルカ・ライフサイエンス研究所主催の第17回腹臥位療法セミナーに行ってきました。そこでは、うつぶせ寝の熱心な提唱者である日野原重明理事長自らが「腹臥位療法の本質」というテーマで講演を行われました。うつぶせ寝は、一般の脊椎動物がすべてとっている腹臥位での睡眠であるとのこと。これにより横隔膜を運動させる腹式呼吸が夜間の睡眠中に繰り返され、胃腸の運動も円滑に行われ、排尿も良くなるとのことでした。日野原先生のやり方は、まず、おへそのあたりに幅広い枕を置き、その上にうつぶせ寝をするが、できれば薄い枕を二重か三重にたたみ、頭は15%くらい右か左に向かせ、右か左の耳と側頭部に枕が当たるようにし、おなかは真下に向け、両足は少し曲げて休むという方法です。閉塞性睡眠時無呼吸の場合は、仰向けになると舌が重力で落っこちてしまうのが大きな原因の一つです。うつぶせで寝ることで、舌が落っこちにくくなることで、舌によるのどの閉鎖が緩和され、無呼吸が改善します。
口腔筋機能療法(Muscle Functonal Therapy:MFT)
2014年春にサンフランシスコで行われたカリフォルニア大学を中心としたいびき・無呼吸のセミナーで、男性のMoellerさんという方が隣にずっと座っていました。高級スーツに赤いネクタイという投資銀行の役員のような格好で、蝶ネクタイの僕をじろじろみていました。まあ友達になり、聞いてみたら医者ではなく(米国でも臨床の学会に医療従事者以外がくるのは珍しいです)、元俳優で奥さんのJoy Moellerさんがやっている口腔筋機能療法のいびきへの応用を手伝っているとのことでした。手伝うだけで、いいスーツを着れるのもいいなあと思いつつ、サイトをみるとかなり出てきます。いびき体操も口腔筋機能療法を応用したものでもあり、とても興味を持ちました。口腔筋機能療法は、やはり本場は歯科の分野であろうと考え、2014年秋に横浜で行われた日本国際歯科学会で、口腔筋機能療法MFTの大家であるJulie Zickefoose 先生の講義を拝聴し、直接お話をする機会に恵まれました。Julie Zickefoose 先生も、同席した日本口腔筋機能療法学会の理事の方も、無呼吸の治療として口腔筋機能療法を用いることは、話には聞いたことがあるが、よくわからないとのことでした。2015年3月に東京医科歯科大学歯学部で行われた、睡眠時無呼吸のセミナーにも参加し、口腔筋機能療法の無呼吸治療への応用について質問しましたが、やはりよくわからないとのことでした。残念ながらいけませんでしたが、2015年3月にソウルで行われた世界睡眠学会で、睡眠時無呼吸研究の世界の第一人者であるスタンフォード大学のGuilleminault先生が、睡眠時無呼吸治療に対する子供と大人への口腔筋機能療法について講演をなさったそうです。特に子供に対しては、歯の矯正及び顎顔面の矯正が、無呼吸治療に有効とのことより、それに対する口腔筋機能療法のトレーニングが有効とも考えられます。
Tongue Stabilizing Device (TSD) について
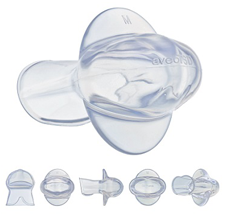
ongue Stabilizing Device (TSD)とは、寝ているとき重力で下に落ちてくる舌を支える(安定させる)装置です。気管拡張器具ともいいます。睡眠中に舌を前方で固定する事が、気道を開いておく効果的な方法の1つになります。おしゃぶりのように歯の間に挟みその中に舌を挿入します。舌を挿入し外側から軽く力を加えることにより、内部が陰圧になり舌が吸着され保持されます。舌は口の前方で保持され、舌根は沈下せず気道が拡張されます。実際はかなり痛みがありますので、試してから睡眠を取ることをお勧めします。内科系のいびきの研究者は、マウスピースのように下顎を前に出すというのは研究としてあまり興味がないようで、舌を前に出すというのが好きで、学会行くと手を変え品を変えでてくるけど、使うと痛いので普及しないというものです。今までいびきの患者さんをかなり診察しましたが、海外の学会もかなり参加しましたが、僕(理事長)の経験では、これを使いこなしている患者さんは、一人しか認識していません。
鼻腔(鼻孔)拡張テープ
スポーツ選手の方々も愛用されており、さまざまなメーカーからも販売されています。テープに内蔵されているプラスチック製のバーの反発力で鼻腔を拡げて、鼻の通りをスムーズにして、鼻呼吸を楽にするそうです。子供に多いまたは季節性の鼻づまりが原因のいびき・閉塞性睡眠時無呼吸の治療には有効と思います。鼻づまりはこれで軽減できますが、成人になると、これだけでいびき症状が完全によくなるというのは難しいと思います。スリープスプリント(マウスピース)やCPAPを使用しているときに、鼻づまりがひどくてよく使えない場合、治療の補助として使用するのは正解と思います。しかし元々鼻中隔彎曲があったり、鼻ポリープがある場合はこれだけではよくなりません。
プラスチック製のバーの反発力により元々テープが皮膚から剥がれやすい、また鼻の脂がありテープが鼻に貼りにくいということがあり、このテープの糊は他の絆創膏と比べてかなり強いと思います。なので剥がすときに、皮膚の弱いヒトは注意が必要です。
以前大学にいるときに、朝のミーティングでこのテープの有効性に関する海外の論文を読んだことがありますが、作用があまりはっきりしないけど、効果はあるということだったように覚えています。鼻にはツボがあり、迎香(ゲイコウ)という鼻柱の左右のふくらみの横にあるツボを押すと、鼻づまりが解消するといわれています。場所的には、テープは理論的には鼻の高いところにバネを貼って吊り上げるということですが、実はテープの両端がこのツボにかかっているので、そのお陰もあるのではないかと思っています。もう25年以上前に読んだ海外研究者の論文の時代は、ツボの概念は全くなかったので、研究者の念頭にはなかったでしょう。もしかしたら中国関係の論文にはもう書いてあるかもしれませんね。
鼻腔拡張テープは素晴らしいのですが、値段と糊の強さを考え、まずふつうのキズ用テープを同じところに貼るのを患者さんにすすめています。できれば安いの(100枚100円ぐらい)のだと糊がまずしょぼいので、就寝中鼻の脂でテープが勝手に剥がれてしまうことがあり、ある意味、皮膚にダメージがなく、特にキズ用テープだと鼻の高いところ(皮膚が弱い)に小さなガーゼをあてることになり皮膚のダメージもより少なくなり、毎日貼れて、ちょうどいいのかなと思っています。もしよろしければ家に余ったテープを貼ってみてください。
埋め込み型舌下神経刺激療法( HNS:Hypoglossal Nerve Stimulation )
CPAPが使えない患者様に対して行う方法です。国外では2014年から舌下神経刺激療法(Hypoglossal Nerve Stimulation HNS・Upper Airway Stimulation)が導入されています。埋め込み型「舌下神経電気刺激装置」(Inspire Medical System社)のみが、臨床的に欧米にて使われています。この装置は2010年10月よりヨーロッパ連合(EU)で市販が開始され、2014年に米国FDAにて承認されました。2019年には欧米にて5000例ほど埋め込まれています。日本でも2018年に医薬品医療機器総合機構から承認を得ています。有効性のデーターは2014年に報告されAHIだけでなく自覚症状の目安となる主観的眠気尺度ESS、睡眠の機能的転帰に関する質問票は術後12か月も有意に改善しているとの報告があります。Woodson教授によると同一対象群において術後3年5年も継続した有効性を示しているそうです。1)2) Woodson教授は米国の学会でよくいっしょになり、フロリダのディズニーワールドで行われた学会では、帰りに空港までタクシーで一緒になり、タクシー代を奢ってから仲が良くなりました。
2016年米国のスタンフォード大学で手術に立ち会いました。スタンフォードでも6ヶ月ぶりの手術とのことで、日本人としては初めての手術立ち会いでした。初老のお金持ちの女性で、瘦せ型でAHI20と中等度の睡眠時無呼吸のそのときは、装置は大手のメドトロニクス社製でしたが、現在のところInspire社1社のみの世界供給とのことで、ちょっとブームは過ぎたかなという印象です。スタンフォードでは睡眠時無呼吸の世界的な大家のギルミノー教授(故人)に「埋め込み型舌下神経刺激療法」について2時間ほどお話を聞くことができました。研究所の談話室で、事務のおばちゃん達がお茶飲んでいる隣で、無料のコーヒー飲みながら二人で話し合ったのがよい思い出です。ギルミノー先生は、舌下神経刺激療法のアイデアは昔からあり、自分も係わっていたけど、どうも後でしぼむんだな、今回のブームも長続きすればいいけどなといっていました。
**********************************
1)Woodson BT et al : Three―year outcomes of cranial nerve stimulation for OSA: The STAR Trial. Otol Head Neck Surg 2016(154)pp181-8
2)Woodson BT et al : Upper airway stimulation for OSA : 5―year outcomes.
Otol Head Neck Surg 2018(159)pp194-202
保医発0531No.3 R3/5/31
https://www.mhlw.go.jp/hourei/doc/tsuchi/T210603S0070.pdf
1 第二章第二部第二節第一款C110-3に下記を加える
舌下神経電気刺激療法指導管理料指導管理料
ア 舌下神経電気刺激装置を植えこんだ閉塞性睡眠時無呼吸症候群患者に対し、医師用プログラマを用いて舌下神経電気刺激装置の使用状況の確認や調整等の必要な指導管理を行った場合、本区分の所定点数を準用して算定
イ 区分番号D237終夜睡眠ポリグラフィーの「3」1又は2以外の場合の「イ」安全精度管理下で行うものの施設基準に係る届出を行っている医療機関において実施すること
ウ 本区分の「注1」及び「注2」に定める規定は適用しない
第2章第10第1節第3款K181-4を改変
(2)ア~キ全てを満たす閉塞性睡眠時無呼吸症候群の患者に対して関係学会の定める舌下神経電気刺激装置適正使用指針に基づき舌下神経電気刺激装置を植え込む手術を実施した場合、本区分の所定点数を準用して算定
ア 無呼吸低呼吸指数AHIが20以上の閉塞性睡眠時無呼吸症
イ CPAPが使えない(不適・不忍容)
ウ 扁桃の肥大などの重度の解剖学的異常がないこと
エ 18歳以上
オ BMI30未満
カ 薬物睡眠下内視鏡検査で軟口蓋の同心性虚脱を認めない
キ 中枢性無呼吸の割合が25%以下
(3)(2)の舌下神経電気刺激装置を植え込む手術について、関係学会の定める舌下神経電気刺激装置適正使用方針に基づいて、耳鼻咽喉科又は頭頚部外科について5年以上の経験を有し本治療に関する所定の研修を修了している常勤医師が実施し、なお当該医師の所定の講習修了を証する文章の写しを診療報酬明細書に添付する
手術方法 (全身麻酔)
◆あごの下にメスを入れて、舌下神経をみつける(30分)
↓
◆舌下神経にカバーをつける(10分)
↓
◆あごの下から首の下、脇の下まで皮膚の下に、電線をはわす(ペースメーカみたいに)(15分)
↓
◆胸の下の肋間筋と鎖骨の下に装置つける(30分)
メカニズムとしては閉塞性睡眠時無呼吸の治療には、上気道開大筋群の中で重要な働きをもつオトガイ舌筋の支配神経である舌下神経に直接電気を与えることで、上気道の閉塞を防ぎます。胸に手術で埋め込んだパルスジェネレーターが、肋間筋のセンサーから感知した呼吸の運動を感知することにより、適切なタイミングで舌下神経に電気刺激を与えることにより、息を吸おうとするときに、咽頭をひろげて無呼吸を防止します。(参考 Strollo PJ N Engl J M 2014:370 P139-149)( J JMA Vol149 No.2 P281,2020)
ディジリドゥ
循環呼吸演奏法により、いびき治療に有効なアボリジニの楽器を発見しました。
「ディジリドゥ」サウンド・動画
循環呼吸で演奏するアボリジニの楽器「ディジリドゥ」

ディジリドゥ(ディジュリドゥ: Didgeridoo)はオーストラリアの先住民であるアボリジニの楽器です。世界最古の管楽器ともいわれています。
シロアリにかまれて穴が開いたユーカリの木の根を吹いたのをきっかけで楽器として進化してきたようですが、これを上手に吹くためには、鼻から空気を吸いながら同時に口から息を吹き出す「循環呼吸」が必要です。そうしなければディジリドゥは音が出ません。
サクソホンでも同じような循環呼吸演奏法があり、ケニー・Gが世界記録を持っています。サクソホンでは循環呼吸をしなくても音が出ますが、ディジリドゥは循環呼吸でなければ音が出ないという違いがあります。学会ではビートルズの4人がディジリドゥを吹いている写真が紹介されていました。
循環呼吸は、口から息を吐き続けることができる呼吸法です。サックスは循環呼吸ができなくても演奏ができますが、ディジェリドゥは循環呼吸ができないと演奏できません。
循環呼吸を行うと、のどの筋肉が鍛えられ、のどの奥に緊張を与え続けるので、睡眠時無呼吸の軽快に非常に役立ちます。ディジリドゥを吹いている間は、のどの奥に気道が開いています。
スイスのチューリッヒ大学の研究で、ディジェリドゥを使った睡眠時無呼吸の改善についての論文がイグノーベル賞なりました。研究によると、ディジェリドゥを練習すればするほど、扁桃腺の奥の組織であるpara-pharyngeal spaceの脂肪が減り、無呼吸の指数が改善し、眠気も減りました。また扁桃腺の奥の脂肪組織の減りと、無呼吸の改善に相関関係がありました。つまりディジェリドゥを練習することにより、のどの奥の脂肪が減りシェイプアップしたことで、睡眠時無呼吸が改善したといえます。Fjare先生のサイトでは、ディジェリドゥによるヒーリング効果も示唆されています。海外では簡易型のディジェリドゥを用いた睡眠時無呼吸の治療機器が販売されています。日本人のディジリドゥ演奏家もいます。 みなさんもディジリドゥの演奏に挑戦してみてはいかがでしょうか。
1)Didgeridoo playing as alternative treatment for obstructive sleep apnoea syndrome: randomised controlled trial BMJ 2006; 332 Milo A Puhan et al.
2)Didgeridoo may lower apnea hypopnea index through reducing parapharyngeal fat pads.Turk A et al.Eur Res J 38: p4954,2011
3)Benjamin Fjare,
https://surgicalsleepsolutions.com/study-playing-the-digeridoo-and-sleep-apnea/
薬物治療
睡眠時無呼吸の場合、一部の人は血中の酸素や二酸化炭素に対する感受性が上昇して呼吸の調節が不安定になってしまう髙ループゲインという状態が生じます。この髙ループゲインに対しては炭酸脱水酵素阻害薬(アセタゾラミド)が有効と考えられてきました。今回検討された抗てんかん薬のスルチアムも炭酸脱水酵素阻害作用を有し、スルチアム自体は、高ループゲインにおける反応を鈍化して、呼吸器系の安定化の作用をもたらすそうです。それにより、スルチアムを使用すると、AHIを30%ほど低下させるという初期的な報告がありました。
参考) Hedner J et al A Randomized Controlled Trial Exploring Safety and Tolera bility of Sulthiame in Sleep Apnea American J of Res and Critical Care Med, 2022,202109-2043
いびきの原因である閉塞性睡眠時無呼吸に対する薬物治療は、成人に対してはまだはっきり効果があるといわれているものは報告されていません。コエンザイムがいびきに効くとか?。調べてみると「音響学的手法によるコエンザイムQ10のいびきに対する効果判定:薬理と臨床16 (1)7-17,2006」というのをみつけました。いびきの音を、薬物投与後に調べたようです。半数の方に効果があったとのこと。これだけみると、効きそうですが、対象が12名で、ちょっと少ないかなということと、15年前の報告で、それからの研究が学会でもおみかけしたことがないのが気がかりです。またいびきの原因となる閉塞性睡眠時無呼吸にはあまり言及していないのも気になります。海外では、何種類かの薬物(減量薬、浮腫改善薬、鼻閉改善薬、上気道開大筋に関わる薬、呼吸器系薬、抗うつ薬、睡眠薬、抗てんかん薬等)が報告されていますが、まだ研究段階です。
また、古い公開特許公報にも、コエンザイムQ10・ビタミンE等がいびき防止剤に含まれている特許が散見されます。特許を取得する場合、事例報告が場合により必要です。
事例報告はかなり医学的には小規模で行われます。いびき防止剤という、実は私の勉強不足かもしれませんが、学会で話題になったことも聞いたこともないです。特許を取得するために事例報告を提出し、それだけで医学的にいびきに効果があるというのは、飛躍的かなと。是非会社には、大規模な臨床試験を行い、世の中に発表してもらいたいなと思います。
小児に対しては、鼻閉が閉塞性睡眠時無呼吸とかなり関係があるのはわかっています。小児に対しては、アレルギー性鼻炎に使う、ステロイド点鼻薬や抗ロイコトリエン薬が効果があることは、わかっています。大人でも、鼻詰まりがあり、いびきがある人は、まず鼻閉改善の為にこのような薬は効果的だと思います。長期間薬物を使用しなけらばならない場合は、まずレーザーによる鼻腔粘膜焼灼術や高周波ラジオ波が効果的と思います。
参考:
睡眠呼吸障害への対応 閉塞性睡眠時無呼吸の薬物療法 池田このみ JOHNS Vol 36 No.7 2020,pp839-844
減量治療
閉塞性睡眠時無呼吸に対する減量の影響は、10%の体重増加によりAHIは32%増加し、10%の減量によりAHIを26%減少させることができます。予測式上20%の減量でAHIを半減させることができるといわれています。(参考JAMA 2000:284:3015-21)。
~内科的減量治療~
生活習慣介入による減量療法として、食事療法+運動療法が効果的です。運動療法では有酸素持久運動(歩行・ジョギング・水泳等)+筋力型レジスタンス運動(筋トレ 腹筋 ダンベル等)で体重減少がなくてもAHIに改善がみられるそうです。(参考 糖尿病治療ガイド2018-19 ,2018P49)
当院では漢方薬による減量効果での睡眠時無呼吸の効果を検証しました
Reference:
A Study on the Usefulness of Bofu-tsusho-san in Treating
Obesity-related Sleep Apnea Syndrome (SAS)
Asami OBA Toshihiko OBA et al
Kawasaki Journal of Medical Welfare Vol. 18, No. 2, 2013 29-36
file:///C:/Users/oba/Downloads/P29-36_Oba.pdf
バイオメディカル・ファジィ・システム学会大会講演論文集/26 巻 (2013)/書誌ID: D-3-D-3-1
睡眠時無呼吸症候群に対する分2製剤の防風通聖散料エキス細粒の有用性(治療支援(1))大場 麻美, 大場 俊彦, 松浦 弘幸
舌の筋トレマシン
口にくわえて用いるマウスピース型の用具です。用具には4つの電極がついていて、舌の筋肉機能を改善し、舌を鍛えることで、夜間舌がのどの奥まで落ちてくるのを防ぎます。おなかにつける電気刺激パッドの舌版です。
使用頻度ははじめは1日1回程度、1回につき10分~20分程度とのことです(医師の指導の下に行います)。
いびきをかく患者115人に対して試験を行ったところ(その中の48人は軽度の閉塞性睡眠時無呼吸)、大きないびきをかいて人のいびきをしている時間が20%以上減少し、軽症の閉塞性睡眠時無呼吸患者48人中41人がAHIが約半分になりました。米国FDAにも認可され、医療機器として承認されたとのことです。日本でも医師の指導の下に購入し使用したほうがよいと思います。

参考)
米食品医薬品局(FDA)は2021年2月5日、いびき・閉塞性睡眠時無呼吸(軽度)を軽減する装置 eXciteOSAの販売を承認。eXciteOSAは患者が起きているときに使う初めての装置。対象は18歳以上軽度閉塞性睡眠時無呼吸患者。処方箋でのみ入手可能。Beyond Health HealthDay News 2021.2.19
Clinical study of 115 patients with snoring or mild OSA (Apnea- Hypopnea Index (AHI < 15 n=65). Objective snoring and respiratory parameters were recorded with 2 consecutive WatchPat night sleep studies before and after the use of the device. An intra-oral tongue stimulator (Snoozeal® eXciteOSA) device was used for 20mins, once a day for 6-week period FDA Approves 'Tongue Strengthening' Device for Certain Sleep Apnea Patients USNews Feb. 8, 2021
いびきの音対策
睡眠特化型イヤフォン Soundcore®(Anker社東京都千代田区神田淡路町)
ノイズキャンセリング及びいびきの音を打ち消すノイズキャンセリング搭載